Krankheeten vun den externen Genitalorganer haut sinn déi heefegst, aggressiv Pathologie. Zum Beispill, HPV Infektioun ass asymptomatesch fir eng laang Zäit a kann eescht Konsequenzen hunn. Bestëmmte Stämme vum Virus kënnen zu Kriibs vum Rektum, Vagina a Gebärmutterhal féieren. Dofir ass et wichteg et op Zäit ze diagnostizéieren an eng adequat Behandlung unzefänken.
Wat ass HPV?
Mënschleche Papillomavirus ass eng gemeinsam Infektioun vum Genital Tract. Dëse Pathogen gëtt a bal all sechsten Awunner vum Planéit fonnt. Wann et infizéiert ass, kënnt de Pathogen an d’Epithelzellen, stéiert den Deelungsprozess, deen d’Entwécklung vu verschiddene Krankheeten aktivéiert. Meeschtens infizéiert de Virus d'Uergel vum genitourinary System, d'anorectal Regioun . . Krankheeten déi während der HPV Infektioun optrieden:
- D'Bildung vu Genitalwarzen.
- Entwécklung vu Papillomatose vum Atmungstrakt.
- Schied un de Genitalien mat der Entwécklung vun engem Tumorprozess.
Bal 70% vun der Bevëlkerung sinn Trägere vum Pathogen ouni klinesch Manifestatiounen vun der Krankheet. Reinfektioun ass och méiglech am Liewen. Well net all déi, déi Papillomavirus Infektiounen haten, entwéckele Resistenz géint de Virus.
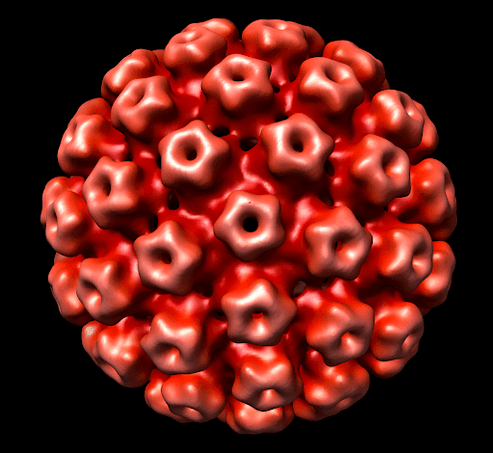
HPV Typen
Méi wéi 100 Aarte vun HPV sinn de Moment bekannt. E puer vun hinne si relativ sécher fir mënschlech Gesondheet, anerer kënnen d'Entwécklung vum onkologesche Prozess aktivéieren. Déi meescht Oft, klinesch Zeeche vun der Krankheet erschéngen net an de fréie Stadien. Normalerweis erschéngen déi éischt Symptomer no der Handlung vu provozéierende Faktoren.
No onkologescher Aktivitéit ginn esou Virussen an:
- Stämme mat engem héijen onkogene Risiko (18, 16, 31, 33, asw. )
- Stämme mat nidderegem onkogene Risiko (6, 11, 32, 40-44, 72)
Niddereg onkogene Stämme vu Virussen féieren zum Erscheinungsbild vu Warzen a Papillome vun der Haut op der Uewerfläch vum Kierper.
Héich onkogene Stämme verursaachen d'Bildung vu Genitalwarzen an der anogenitaler Zone, op der Uewerfläch vum Gebärmutterhal bei Fraen an de Penis bei Männer.
Langfristeg Belaaschtung fir de Kierper vu 16, 18, 31, 33 Typen vum Virus kënnen zu Gebärmutterdysplasie an enger méi formidabler Krankheet féieren - Gebärmutterkriibs.
Awer och an der Präsenz vun HPV am Kierper vun engem héich onkogenen Risiko entwéckelt sech onkologesch Pathologie net ëmmer. Fristgerecht Appel un erfuerene Dokteren fir Diagnostik, korrekt ausgewielte Behandlung, erlaabt Iech ni geféierlech klinesch Manifestatiounen vum mënschleche Papillomavirus ze stellen.
Wéi kënnt Dir infizéiert ginn
Fraen a Männer si gläich mat dësem Pathogen infizéiert.
Den Haaptwee vun der Iwwerdroung gëtt als sexuell ugesinn. Normalerweis gëtt HPV nom éischte Geschlechtsverkéier infizéiert, awer aner Weeër fir d'Infektioun ze vermëttelen ginn och ënnerscheet:
- Vertikal. Dat ass, während dem Passage duerch de Gebuertskanal vun enger mat HPV infizéierter Fra, kann den Neigebuerene infizéiert ginn.
- Autoinokulatioun. Selbstinfektioun (Transfer vun engem Kierperdeel an en anert) ass méiglech während Epilatioun oder Raséieren.
- Kontakt a Stot. De mënschleche Papillomavirus bleift fir eng Zäit liewensfäeg an der Ëmwelt. Dofir kënne se infizéiert ginn nodeems se ëffentlech Plazen besichen (Badhaus, Fitnessstudio, Schwämm).
- Kontakt. Méiglech Infektioun duerch d'Wonn Uewerfläch op der Haut oder der Schleimhaut (Abrasiounen, Wounds, Plooschteren).
- Sexuell. Déi meescht üblech Infektiounsroute.
Jiddereen kann eng Virusinfektioun kréien. Fir et fristgerecht ze diagnostizéieren, musst Dir präventiv Prüfunge mat engem Dokter maachen fir déi éischt Symptomer vun der Pathologie ze bestëmmen.
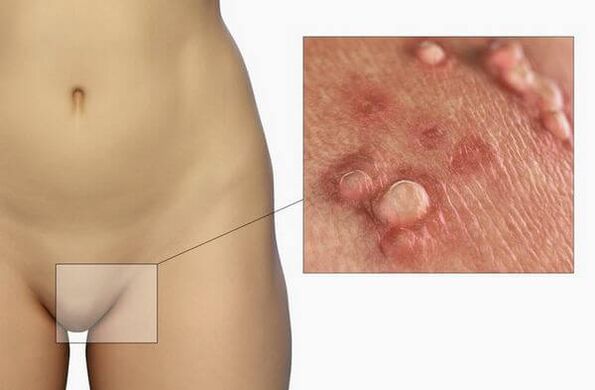
Déi Haaptmanifestatiounen vun der Infektioun
D'Präsenz vun der Papillomavirus Infektioun kann net laang klinesch Manifestatiounen hunn. D'Inkubatiounsperiod vun der Krankheet kann e puer Joer daueren, wärend de Patient mat verschiddenen Aarte vum Virus infizéiert ka ginn. Nëmmen no der Expositioun vu provozéierende Faktoren (Immunodefizit, Hypothermie, stresseg Situatiounen), Zeeche vun der HPV Infektioun kënnen observéiert ginn. In de meeschte Fäll fällt d'Selbstheilung vun dëser Infektioun bannent 1-2 Joer, awer a verschiddene Patienten gëtt d'Pathologie chronesch.
D'Krankheet ka sech mat sou Formatiounen manifestéieren:
- Genitalwarzen (Genitalwarzen). No baussen sinn dës papillär Wuesstemen, déi dem Choufleur oder enger Kamm a Form ähnlech sinn. Si si faarwegfaarweg oder rosa, a kënnen eenzeg oder méi sinn. Si kënne sech iwwerall bilden, awer meeschtens op der Haut an der Genitalmucosa fonnt. Formatiounen zeechne sech duerch niddereg onkogent Potenzial. Si ginn selten zu bösart Neoplasmen, normalerweis verursaache keng Onglécklechkeet fir de Patient.
- Flaach Warzen. Si hunn eng charakteristesch Struktur - si stiechen net iwwer der Uewerfläch vun der Schleimhaut vum betraffenen Organ aus. Sou Formatiounen hunn en héicht onkologescht Potential, dofir erfuerderen se eng méi grëndlech Diagnos. Normalerweis läit op der Schleimhaut vun de Maueren vun der Fagina, Urethra, Gebärmutterhal. Fir d’Natur vum Kondylom ze diagnostizéieren, ass eng Biopsie erfuerderlech.
- Dysplasie. Et zeechent sech duerch eng Verletzung vun der differenzéierter Struktur vum Tissu. Oft gëtt et d'Präsenz vun atypeschen Zellen, déi d'Entwécklung vun der onkologescher Pathologie verursaache kënnen.
- Erfuerdert eng enk Observatioun, an, wann néideg, chirurgesch Korrektur.
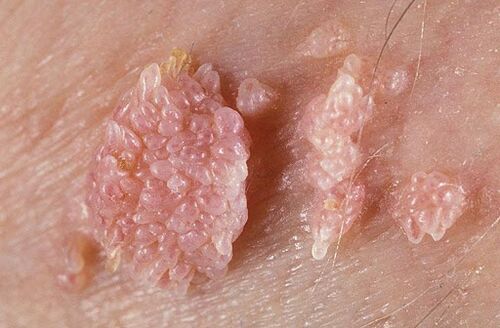
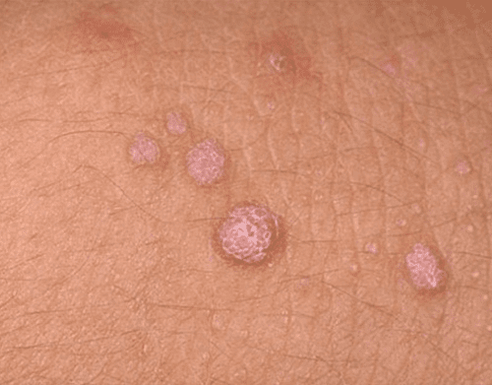
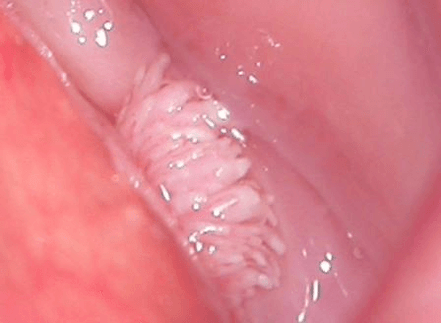
Jidd vun de Formen vun der Pathologie musse suergfälteg vun engem Dokter iwwerwaacht ginn. Fir de Risiko ze reduzéieren en onkologesche Prozess z'entwéckelen, ass et recommandéiert esou Wuestum op der Haut an der Schleimhäute ze läschen.
HPV Diagnostik
Et ass noutwendeg d'Präsenz vun HPV an Etappen ze diagnostizéieren; dofir ginn eng Zuel vu physikaleschen, Laboratoiren an Instrumentalstudie benotzt.
- Ënnersichung vun engem Dokter. Et kann hëllefen d'Präsenz vu Warzen z'identifizéieren. Wann genital Warzen fonnt ginn, muss de Gebärmutterhalskierch ënnersicht ginn. Ureteroskopie ass och méiglech.
- Kolposkopie. Spezifesch Tester gi mat Essigsäure an Iod Léisung gemaach. Mat hirer Hëllef kënnt Dir d'Präsenz vun atypeschen Zellen bestëmmen, Zeeche vun der HPV Infektioun an Gebärmutterkriibs.
- Zytologesch Untersuchung. Pap Smears ginn op der Gebärmutterhalsschleimhaut gemaach. Dëst ass e Screeningtest fir d'Präsenz vu precancerous a Kriibszellen an der Mauer vun der Vagina oder der Gebärmutterhal.
Och kann histologesch Untersuchung vu Gewëss duerchgefouert ginn, Detektioun vu sexuell iwwerdroene Krankheeten mat deenen HPV Infektioun dacks assoziéiert ass. D'PCR Method huet en héijen diagnostesche Wäert. Et kann benotzt ginn fir den HPV-Stamm z'identifizéieren.
HPV (Human Papilloma Virus) Behandlung
Et ass onméiglech de Virus komplett aus dem Kierper vum Patient ze eliminéieren. Den Dokter kann nëmme mat de Konsequenze vum Liewen vum enfektiven Agent ëmgoen. Als allgemeng Therapie kënne symptomatesch Agenten, antivirale Medikamenter benotzt ginn, déi Immunprozesser stimuléieren.
Fir verschidden Aarte vu Genitalwarzen ze bekämpfen, kënne folgend benotzt ginn:
- Cryodestruction, Elektrokoagulatioun, Kauteriséierung mat engem Laser oder Chemikalien. Esou Methode sinn effektiv fir Genitalwarzen ze läschen.
- Elektrochirurgesch Methode vun der Behandlung gi benotzt fir de betraffene Beräich op der Uewerfläch vum Gebärmutterhal ze läschen (Dysplasie, Kondylom).
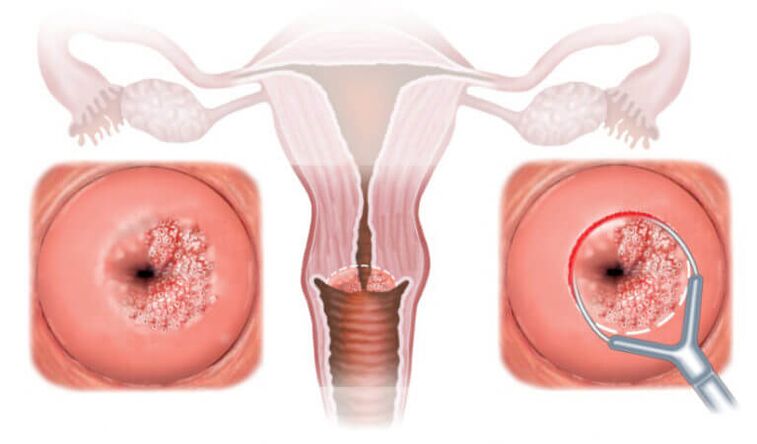
Préventioun vun HPV
Fir d'Entwécklung vun der Krankheet ze vermeiden, gi verschidde Methoden benotzt. Déi effektiv sinn:
- Monogam Bezéiungen. Dir hutt nëmme Sex mat enger Persoun fir déi Dir deen eenzege Sexualpartner sidd. Dës Method schützt Iech virun all sexuell iwwerdroenen Infektiounen, och HPV.
- D'Benotzung vun der Barriärverhënnerung. Et ass einfach, bezuelbar, awer net ëmmer 100% sécher géint d'Infektioun. De Patient ka mam Virus infizéiert ginn, och wann déi beschiedegt Haut a Kontakt mat der Regioun ass.
- Periodesch präventiv Prüfungen. Meedercher musse regelméisseg vun engem Gynäkolog ënnersicht ginn. Sou kënnt Dir déi éischt Zeeche vun der Krankheet feststellen a fristgerecht ufänken.
- Impfung. Et ass eng effektiv a praktesch präventiv Method. Impfunge kënne béid Männer a Frae ginn. Déi effektivst Impfung ass viru sexueller Aktivitéit (Benotzung ass erlaabt vun 9 Joer un). Oder Persounen déi sexuell aktiv sinn an der Verontreiung vu Kontraindikatiounen.
Wann Dir d'Präsenz vun enger Infektioun oder déi éischt Manifestatiounen vun der Krankheet vermësst, ass et wichteg en Dokter ze konsultéieren fir qualitativ héichwäerteg Diagnostik a fristgerecht Behandlung.























